El
defecto de cierre del tubo neural
es la más común y
severa malformación congénita
que afecta al sistema nervioso central
(SNC).
Aproximadamente 4.000 fetos por
año padecen de algún
tipo de defecto de cierre del tubo
neural en los Estados Unidos, la
mitad de los cuales son espina bífida
abierta (EBA). Según el Estudio
Colaborativo Latinoamericano de
Malformaciones Congénitas.
La EBA puede presentarse en cualquiera
de sus tres forma: Mielosquisis
donde la médula está
expuesta sin ningún saco
que la recubra; Meningocele donde
el saco está formado por
meninges y membranas sin compromiso
de elementos nerviosos y Mielomeningocele
(MMC) donde hay extrusión
de médula y raíces
nerviosas dentro del saco membranoso.
En la mayoría de los casos
la EBA se acompaña de hidrocefalia
y malformación de Chiari
tipo II.
En nuestro medio, la frecuencia
de EBA es de aproximadamente 1 en
1000 nacidos vivos. En los Estados
Unidos, que 20 años atrás
tenían una frecuencia similar
a la nuestra, ha ido descendiendo
progresivamente hasta llegar a 1
en 2000 nacidos vivos en la actualidad.
Ello es debido a que el mejoramiento
en los métodos de estudio
permite diagnosticar la malformación
en el primer trimestre de gestación
y aproximadamente el 23% de las
gestantes deciden la terminación
del embarazo, dado que están
dentro de los plazos legales del
aborto.
Discapacidades:
El
14% de los niños que nacen
con espina bífida abierta
fallecen antes de los 5 años
de edad. Los que sobreviven presentan
distintos grados de discapacidad
dependiente del nivel de la lesión
medular y de la intensidad del daño
medular durante el embarazo, parto
y periodo neonatal. Hay lesiones
que acompañan al defecto
del tubo neural: hidrocefalia, Arnold
Chiari, siringomielia, tethered
cord, etc. Y otras que son secuelas
del déficit neurológico:
parálisis, deformidades de
los miembros inferiores, vejiga
neurogénica, disfunción
sexual, trastornos endocrinológicos,
dificultad en el aprendizaje, etc.
El primer año de vida de
los niños operados de MMC
está dominado por las intervenciones
neuroquirúrgicas: colocación
de la válvula, descompresiva
de fosa posterior en los casos que
el Chiari no se resuelve al tratar
la hidrocefalia, disfunciones y/o
infecciones valvulares, etc.
Más tarde, los problemas
urológicos y ortopédicos
pasan a centralizar la atención
de estos pacientes. El 90% de ellos
presenta algún tipo de deformidad
en los miembros inferiores que requiere
tratamiento quirúrgico y/u
ortopédico reparador. El
déficit neurológico
está a nivel o ligeramente
por encima de la última vértebra
intacta.
Sólo el 3% de los niños
con MMC tiene control normal de
esfínteres, el resto presenta
algún grado de vejiga neurogénica.
Sin embargo, el 70% logra ser continente
merced a distintas terapéuticas:
medicaciones, sondaje intermitente,
etc. Sólo una cuarta parte
de los pacientes requiere intervenciones
quirúrgicas urológicas.
El 75% de los pacientes tiene problemas
visuales: atrofia óptica
por la hidrocefalia, estrabismo,
nistagmus, etc. Solamente el 27%
de los pacientes tiene visión
normal.
Hay un mayor aumento de problemas
de conducta y alteraciones psicológicas
que en la población general.
Aunque el 68% de los niños
con MMC tienen un cociente intelectual
por encima de 80, sólo la
mitad de ellos llegan a una vida
adulta independiente. Es frecuente
encontrar dificultades relacionadas
con la memoria y atención
en los niños con hidrocefalia.
Dado las múltiples áreas
de la función cognoscitiva
que pueden ser afectadas, es habitual
que su rendimiento escolar sea menor
que el resto de los niños
de su misma edad.
El costo de atención de estos
pacientes en los Estados Unidos
solamente, alcanza a los 500 millones
de dólares por año.
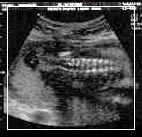
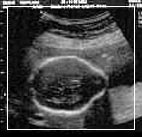
La EBA es frecuentemente diagnosticada
en el segundo trimestre de la gestación
por ecografía obstétrica
y dosaje de alfafetoproteínas.
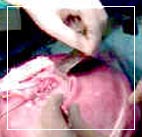
Hasta 1997, el único tratamiento
para el paciente que nacía
con MMC era el cierre precoz del
defecto a fin de prevenir la infección
y la posterior injuria de los elementos
neurales expuestos. En 1997 se realizó
el primer intento de cierre de MMC
intraútero y hasta el presente,
más de 200 fetos con MMC
fueron reparados por esta vía.
Fundamentos
de la cirugía fetal del Mielomeningocele
Prevención
de las discapacidades:
El
objeto del cierre lo más
precoz posible del MMC es detener
la injuria evolutiva provocada por
el defecto congénito y evitar
el daño secundario debido
a la exposición de la placoda
al ambiente intrauterino.
Tanto la investigación con
animales como los estudios en humanos
así lo fundamentan:
a) Experimentación en modelos
animales:
Estudios en animales han demostrado
que la cobertura prenatal de la
lesión puede preservar la
función neurológica,
al evitar el contacto de la placoda
con la acción química
nociva del líquido amniótico.
Michejda reprodujo experimentalmente
espina bífida en 8 fetos
Mulatta Macaca realizando laminectomía
lumbar intrauterina y desplazando
la médula fuera del canal
central. Esta condición fue
reparada en 5 de los 8 animales.
Al parto los 5 animales cuya lesión
fue cubierta se desarrollaron normalmente,
en cambio, los 3 cuyas lesiones
quedaron abiertas nacieron paraplégicos
e incontinentes.
Heffez reprodujo un experimento
similar con fetos de cerdos y demostró
también pérdida de
tejido medular en los fetos en que
la lesión provocada no fue
cubierta inmediatamente a diferencia
del otro grupo en que la lesión
fue cerrada quirúrgicamente
.
Estudios realizados en ratas mostraron
que los animales en los cuales el
defecto quedó abierto nacieron
con severa deformidad y debilidad
en las patas traseras y cola, sugiriendo
la acción nociva del líquido
amniótico.
Meuli y colaboradores reprodujeron
similares experiencia en ovejas,
en el laboratorio de la Unidad de
Cirugía Fetal de la Universidad
de San Francisco, California, a
cargo del Dr. Michael Harrison y
donde se entrenó nuestro
cirujano fetal, Dr. Martinez Ferro.
Meuli efectuó laminectomía
con exposición de la médula
en fetos de ovejas a los 75 días
de gestación provocando el
parto por cesárea a los 140
días de gestación.
Los animales nacieron paraplégicos
e incontinentes. En un segundo experimento
se realizó cierre del defecto
a los 100 días de gestación
y dichos animales nacieron casi
sin déficit.
b)Estudios
en humanos:
La evaluación ecográfica
de la historia natural del MMC en
el feto sugiere que la agresión
del SNC y la del periférico
es progresiva. De hecho en nuestra
práctica diaria, vemos que
tanto la hidrocefalia evaluable
ecográficamente, como el
Chiari evaluable con IRM, evolucionan
lentamente y a veces no tan lentamente
durante la gestación.
Ha sido observado en fetos con espina
bífida desaparecer ecográficamente
los movimientos en las extremidades
inferiores que estaban presentes
en esos mismos fetos en etapas tempranas
de la gestación.
La deformidad de los pies provocada
por el MMC también suele
observarse ser progresiva a través
de la gestación.
Los trabajos clínicos en
otras áreas del desarrollo
del SNC sugieren que la plasticidad
es mayor en los cerebros jóvenes.
Bruner y Tulipán publicaron
en 1997 los dos primeros casos de
MMC reparados endoscópicamente
en útero , pero los resultados
no fueron buenos, dado que uno de
los niños murió inmediatamente
después del parto y el otro
desarrolló hidrocefalia,
por lo que abandonaron esta técnica.
Al año siguiente, este mismo
grupo reportó su experiencia
en cirugía a cielo abierto
de 4 fetos con MMC, a través
de una histerotomía. En los
4 casos el embarazo continuó
y al nacimiento por cesárea
ninguno de los niños presentó
Chiari, pero dos de ellos requirieron
shunt. Estos fetos fueron operados
tardíamente, entre las semanas
28 y 30 de gestación.
En 1999 Sutton publicó una
serie de 10 casos de cirugía
fetal de MMC operados entre las
22 y 25 semanas de gestación
en la Universidad de Pennsylvania.
Se usó aquí un criterio
de selección más estricto
y excepto un niño que murió
por parto prematuro a las 25 semanas,
los 9 restantes nacieron sin imagen
de Chiari, pese a que en la resonancia
magnética (IRM) intraútero
la evidenciaban todos. Sólo
uno de los 9 pacientes requirió
shunt en el posoperatorio inmediato,
pero otros 3 lo necesitaron posteriormente.
Este mismo autor comparó
tiempo después el porcentaje
de válvulas colocadas al
año de edad en 18 niños
operados con cirugía fetal
con el porcentaje de válvulas
colocadas al año de edad
en 416 pacientes con MMC seguidos
en la Clínica de Espina Bífida
del Children’s Hospital of
Philadelphia (CHOP)
Como se puede apreciar en la tabla
1, el 84% de los pacientes históricos
requirieron válvula contra
el 28% de los pacientes operados
intraútero.
Similares resultados se obtuvieron
a los 10 meses de edad en 55 niños
cuyo MMC fue reparado intraútero
por el grupo de Tulipán en
la Vanderbil University Medical
Center (VUMC). En esta serie se
constató también que
las cirugías fetales realizadas
después de la 25 semana de
gestación requirieron válvula
en el 77% de los casos, en cambio
las efectuadas antes de la semana
25 requirieron válvula sólo
en el 25% de los casos.
Este mismo grupo comparó
las IRM de 22 pacientes que fueron
operados intraútero con 22
casos históricos. Los resultados
mostraron franca reducción
de la herniación amigdalina
en los casos de cirugía fetal.
Un análisis de la motricidad
de miembros inferiores de los primeros
26 pacientes operados in útero
por el grupo de VUMC reveló
que no hubo diferencia significativa
con los grupos históricos.
En cambio en la serie de pacientes
operados en CHOP la motricidad fue
mejorada en 1 o 2 niveles de lo
que podría esperarse por
la imagen de la IRM prenatal. Ello
podría explicarse por el
hecho de que todos los pacientes
del grupo VUMC fueron operados después
de la 25 semana de gestación,
y los del CHOP entre la 21 y 24
semana de gestación.
Estos resultados sugieren que la
cirugía intrauterina no sólo
no empeora la actividad motora en
los miembros inferiores sino que
puede mejorarla con respecto al
nivel anatómico determinado
por la IRM inicial. Con respecto
al efecto de la cirugía prenatal
sobre los esfínteres, no
hay datos concluyentes que surjan
de las experiencias publicadas por
los tres grupos que trabajan en
cirugía fetal: CHOP, VUMC
y UCSF.
Por otro lado, la población
de pacientes con MMC operada intraútero,
es muy joven aún para evaluar
la secuencia de eventos urológicos
que lleva a la insuficiencia renal,
como se puede detectar en la población
histórica.
|

|

